За статистикою кількість вуличних травм в зимовий період в 2-3 рази вище, ніж влітку. Зимовий травматизм стає причиною 15-20% випадків інвалідності.
Основні травми, що виникають при падінні на вулицях:
- переломи і вивихи (65-72% всіх випадків),
- забої м'яких тканин і розтягування (22-25%),
- легкі поранення (4-6%).
Вікові категорії, в яких найчастіше відбуваються такі травми (до 80%), це чоловіки і жінки працездатного віку – в основному, через неуважність! Проте люди старшого віку теж у групі ризику. Дана категорія населення в небезпеці через підвищену ламкість кісток. Навіть легке навантаження при падінні може призвести до перелому шийки стегна і хребта. Такі переломи частіше виникають у літніх жінок – в 93-96% випадків.
Що таке підвищена ламкість кісток
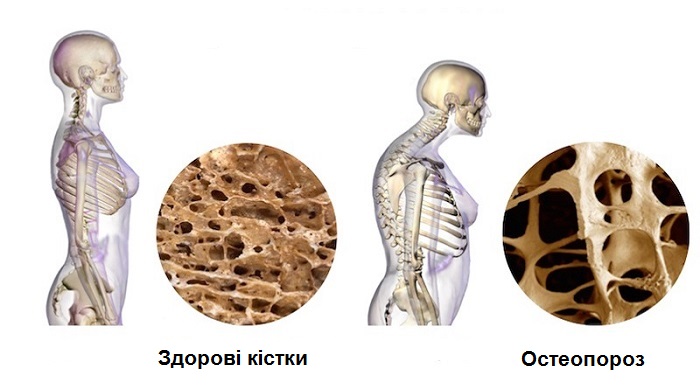
Остеопороз – дуже поширене хронічне захворювання обміну речовин. При остеопорозі зменшується кількість та знижується міцність кісткової тканини. Звичайно, це на пряму впливатиме на виникнення переломів кісток.
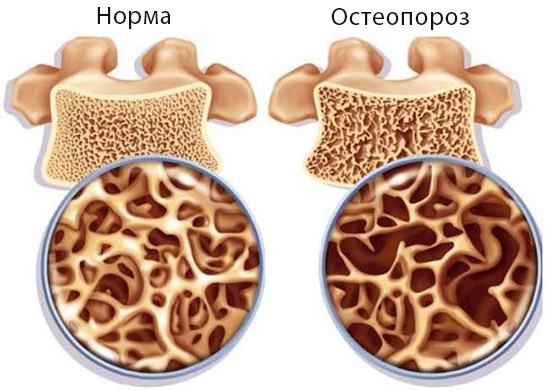
На сьогодні в світі більше 200 мільйонів людей страждають на остеопороз. Згідно з останніми статистичними даними Міжнародного фонду остеопорозу, по всьому світу одна із трьох жінок, віком старше 50 років і один з п’яти чоловіків мають переломи через зниження міцності кістки.
Кістка у випадку остеопорозу стає крихкою, ламкою, а структура рихлою і більше не може забезпечувати нормальну функцію опори. Через це кісткова тканина у місцях найбільшого тиску зменшується в об’ємі, що призводить до вкорочення розмірів або навіть до зниження росту.
‘
Небезпечні наслідки остеопорозу:
- переломи хребців
- переломи кісток периферичного скелета
Такі переломи не тільки знижують якість життя, а також підвищують ризик виникнення супутньої патології, врешті скорочуючи тривалість життя.
Ситуацію ускладнює відсутність чітких клінічних проявів остеопорозу, аж до появи першого перелому.
Фактори ризику остеопорозу
Клінічні фактори ризику появи остеопорозу:
– вік (старше 50 р);
– жіноча стать;
– індекс маси тіла <20 кг/м2 і/або вага менше 57кг;
– наявність переломів в минулому;
– сімейний анамнез перелому проксимального відділу стегна;
– недостатнє споживання кальцію та дефіцит вітаміну D;
– куріння;
– тривале застосування глюкокортикоїдів;
– зловживання алкоголем;
– низька фізична активність;
– інші причини вторинного остеопорозу (ендокринні захворювання, порушення всмоктування в кишечнику та порушення травлення, онкологічні захворювання, захворювання нирок, генетичні порушення, тривала імобілізація).
Дефіцит естрогенів у період постменопаузи призводить до зниження всмоктування кальцію в шлунково-кишковому тракті, і, як наслідок - зменшення кісткової маси. У жінок у період постменопаузи впродовж 5-7 років втрата кісткової маси може складати до 20%.
Як виявити остеопороз
При виявленні факторів ризику та інших причин лікар обов’язково призначить певні лабораторні та інструментальні методи обстеження.
Лабораторний мінімум включає:
- загальний клінічний аналіз крові
- рівень кальцію і фосфору в сироватці крові
- біохімічний аналіз крові
- рівень вітаміну D в сироватці крові (визначення рівня 25-гидроксивитамина D. Рівні менше 20 нг / мл свідчать про дефіцит вітаміну D, нижче 30 нг / мл – недостатність вітаміну D. Оптимальний рівень – більше 50 нг / мл).
- рівень остеокальцину.
Інструментальні методи:
- рентгенографія
- денситометрія
Ці методи зможуть показати щільність кісткової тканини.
Лікування остеопорозу
При виявленні остеопорозу тактика лікування передбачає використання медикаментозного та немедикаментозного лікування.
Немедикаментозне терапія остеопорозу включає зміну режиму та способу життя:
– ходьба і фізичні вправи (вправи з навантаженням вагою тіла, силові вправи і тренування рівноваги тіла);
– призначення раціонального харчування (продукти, багаті кальцієм);
– повна відмова від куріння і зловживання алкоголем;
– залучення пацієнтів до освітніх програм ( по типу «Школа здоров’я для пацієнтів з остеопорозом»), проведення бесід з пацієнтами з груп ризику;
– носіння жорстких і напівжорстких корсетів для зниження вираженості больового синдрому після перелому хребця.
Тривале носіння корсета може привести до слабкості м'язів спини і, як наслідок, до негативних віддалених результатів. Тому використання корсетів - з обережністю!
– постійне носіння протекторів стегна для пацієнтів, що мають високий ризик розвитку перелому проксимального відділу стегна і мають фактори ризику падінь;
– у пацієнтів з переломом хребця і хронічним болем у спині можливе застосування кіфопластики і вертебропластики для зменшення больового синдрому, корекції постави і зменшення ризику подальших переломів.
Зважаючи на зниження щільності кісткової тканини та її ламкість будуть протипоказані :
– мануальна терапія;
– стрибки і біг.
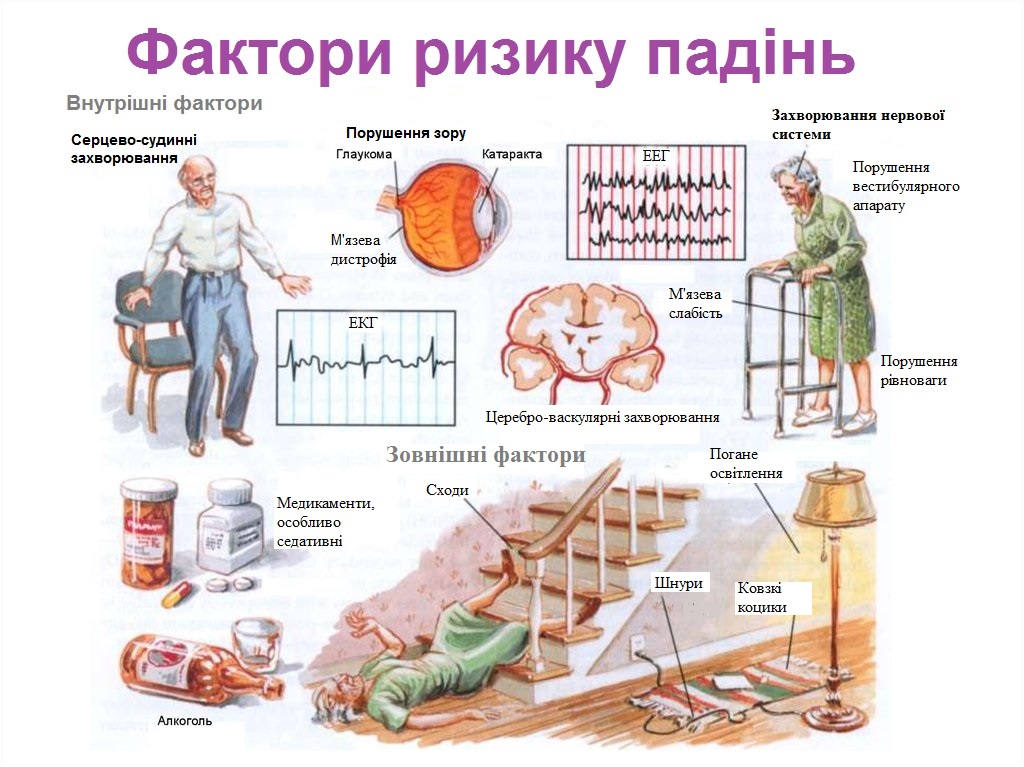
При високому ризику падінь (хитка, невпевнена хода) необхідним буде проведення заходів, що спрямовані на зниження їх ризику:
– виявлення та лікування супутніх захворювань;
– корекція зору окулярами;
– при необхідності корекція лікарських призначень (це стосується ліків, які можуть викликати сонливість, запаморочення, порушення координації);
– аналіз і зміна при необхідності обстановки вдома (зробити її безпечнішою);
– навчання правильному стереотипу рухів, особливо у пацієнтів після інсульту;
– користування тростиною, ходунками;
– стійке ортопедичне взуття на низьких підборах;
– фізичні вправи на збереження координації і тренування рівноваги.
Профілактика остеопорозу
Навіть якщо ризиків виявлено небагато, профілактика остеопорозу та корекція звичок має проводитися всім категоріям населення (Ewa Mędrela-Kuder,
Karolina Szymura, 2018).
- Перш за все – призначення раціонального харчування з адекватним вмістом кальцію, білка та вітаміну D (особливо вагітним жінкам та при грудному вигодовуванні).
- Для здоров’я кісток важливим є активний спосіб життя та регулярні фізичні вправи ( в міру, найкраще скласти індивідуальний план щоденного фізичного навантаження).
- При наявності шкідливих звичок – відмова від куріння, зменшення прийому алкоголю, зменшення вживання кави.
- Жінкам молодше 60 років в постменопаузі, з метою профілактики остеопорозу, за показаннями може призначатися замісна гормональна терапія жіночими статевими гормонами.
- Прийом будь яких лікарських препаратів (у пацієнтів груп ризику) має узгоджуватися з лікуючим лікарем.
Кальцій та вітамін D
Найбільш важливими поживними речовинами для людей з остеопорозом є кальцій і вітамін D.
Кальцій є ключовим будівельним матеріалом для кісток. Вітамін D допомагає організму поглинати кальцій.
 Рекомендаційні денні норми прийому кальцію
Рекомендаційні денні норми прийому кальцію
- Дітям у віці 1-3 років – 700 мг кальцію на день.
- Діти віком 4-8 років – 1000 мг на день.
- Діти старше 9 років і підлітки – 1300 мг кальцію на день.
- Жінки старше 51 року та чоловіки старше 71 року- 1200 міліграм на день.
- Всі інші дорослі повинні отримувати 1000 мг на день.
Кальцій необхідний для нормальної життєдіяльності організму:
- як матеріал для формування кісток і зубів,
- бере участь в процесі згортання крові,
- транспортує ряд медіаторів через плазматичну мембрану,
- відіграє важливу роль в енергетичному обміні
Процеси абсорбції кальцію в кишечнику залежать від багатьох аліментарних (харчових) факторів: присутність білка, вітаміну D, фосфору, харчових волокон.
 Денні потреби для вітаміну D:
Денні потреби для вітаміну D:
- у віці від 1 до 70 років – 600 міжнародних одиниць (МО) вітаміну D на добу
- після 70 років – 800 МО щодня.
- Деякі експерти з остеопорозу рекомендують від 800 до 1200 МО вітаміну D на добу.
Дефіцит вітаміну D виникає внаслідок кількох причин:
- Неадекватне споживання його з їжею і недостатнім впливом на шкіру сонячного випромінювання. Близько 50% – 90% вітаміну D утворюється в результаті інсоляції, решта має надійти з раціону. Для запобігання дефіциту вітаміну D необхідно принаймні 20 хвилин перебувати на сонячному світлі з більш ніж 40% відкритими ділянками шкіри.
- Деякі синдроми мальабсорбції (порушення всмоктування), такі як целіакія, синдром короткої кишки, шунтування шлунка і кістозний фіброз, також можуть призводити до дефіциту вітаміну D.
- Вживання таких препаратів, як: фенобарбітал, карбамазепін, дексаметазон, ніфедипін, спіронолактон, клотримазол і рифампін, що індукують ферменти p 450 печінки і прискорюють розщеплення вітаміну D.
- Наявність хронічних захворювань печінки та нирок.
Харчування для міцних кісток
Кальцій та вітаміни найкраще отримувати з нашого харчового раціону.
- Кисло-молочні продукти
Молоко, йогурт, кефір, сир, сметана, вершкове масло (82,5%) та інші молочні продукти мають високий рівень кальцію, а також інші ключові поживні речовини для здоров’я кісток, такі як фосфор і білок (0,8-1 г/кг (творог, кефір, йогурт, яйця, бобові, риба, м’ясо).
 Щодо молока на сьогодні існують суперечливі дані. Зокрема, на думку Michaelsson К. зі співавторами, наявність в молоці високого вмісту D-галактози сприятиме окислювальному стресу, запаленню та активації процесів старіння, що в свою чергу буде впливати на підвищення ризику переломів (були також проведені дослідження щодо підвищення ризику переломів стегна у випадку щоденного вживання молока, Shanshan Bian зі співавторами, 2018) і смертності.
Щодо молока на сьогодні існують суперечливі дані. Зокрема, на думку Michaelsson К. зі співавторами, наявність в молоці високого вмісту D-галактози сприятиме окислювальному стресу, запаленню та активації процесів старіння, що в свою чергу буде впливати на підвищення ризику переломів (були також проведені дослідження щодо підвищення ризику переломів стегна у випадку щоденного вживання молока, Shanshan Bian зі співавторами, 2018) і смертності.
Кисло-молочні продукти (йогурт, кефір, творог) таких ефектів не мають.
- В магазині зверніть свою увагу на : збагачені кальцієм та вітаміном D соки, рослинне молоко (наприклад, соєве, мигдальне молоко) і крупи.
- Зелені листові овочі: капуста, китайська капуста, кресс-салат, салат-латук, ревінь, брокколі та шпинат
- Морепродукти: консервований лосось, устриці, морський окунь, молюски, синій краб, креветки
- Риба: лосось, тунець, сардини, печінка тріски
- Тофу, водорості (вакаме), гриби, бобові, кунжут, мак.
Страшні наслідки остеопорозу на сьогодні можуть бути попереджені ще на початку. Адже здоров’я кісток значною мірою залежить від наших життєвих звичок та харчування.


0 comments on “Зима без переломів”Add yours →